

本文转载自公众号“ 新华e药学服务 ”,李莉霞
居家隔离期间,哮喘患者除了做好疫情防护外,还要警惕诱发哮喘急性发作。如何去除哮喘发作的诱因?如何尽早识别哮喘急性发作先兆?如何采取有效干预措施避免哮喘发作或加重?让临床药师帮你理一理思路。

哮喘急性发作期的特点
哮喘急性发作是指喘息、气促、咳嗽、胸闷等症状突然发生,或原有症状加重,并以呼气流量降低为其特征,常因接触变应原、刺激物或呼吸道感染诱发。哮喘急性发作程度轻重不一,可在数小时或数天内出现,偶尔可在数分钟内即危及生命,故应对病情作出正确评估,以便给予及时有效的紧急治疗。
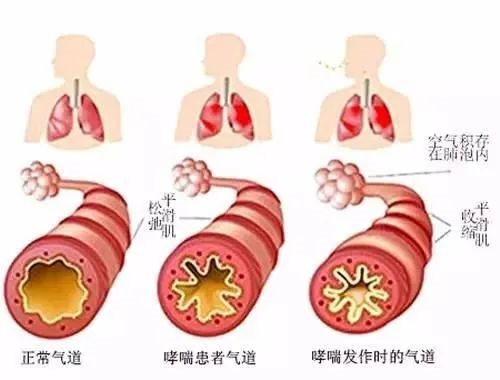
预防哮喘发作,去除诱因是关键,识别哮喘急性发作的诱发因素
有多种因素可诱发哮喘患者的急性发作、加重哮喘症状,应尽可能避免或减少接触这些诱发因素。如季节性哮喘,可提前使用药物预防等。
哮喘的诱发因素包括:
1. 呼吸道感染、过敏原吸入、天气变化等具有季节性特点的诱发因素。
2. 吸烟、空气污染、职业性因素、运动等,约5%~25%的哮喘患者发病与工作环境中的职业化学物相关。
3. 药物过敏引起的哮喘发作,常见的有阿司匹林等非甾体抗炎药,青霉素、磺胺类等抗菌药物及造影剂等,可能引起的哮喘发作。
4. 食物及食物添加剂、精神心理因素、内分泌因素等会导致哮喘急性发作。
哮喘急性发作的高风险人群,需要提高警惕了
排除和纠正影响哮喘控制的因素,尤其是治疗用药不规范或是依从性不好的人群,需要及时改正并规范治疗,避免哮喘急性发作。
具有下述危险因素的患者急性发作风险较高,包括(1)未控制的哮喘症状;(2)过量使用短效β2受体激动剂(SABA);(3)吸入糖皮质激素(ICS)用量不足,包括未应用ICS、用药依从性差及吸入技术错误;(4)第1秒用力呼气容积(FEV1)低,特别是FEV1占预计值百分比低于60%;(5)有未控制的精神心理问题;(6)贫困、低收入人群;(7)吸烟;(8)合并症:肥胖,过敏性鼻炎,食物过敏;(9)痰及血中嗜酸性粒细胞高,呼出气一氧化氮升高;(10)妊娠。
防患于未然,早期识别哮喘急性发作的征兆,及时干预
多数哮喘急性发作前都有不同程度的前驱症状和表现,通过识别哮喘的发作征兆,并采取相应处理措施,可以减少严重的哮喘急性发作。有2种方法进行判断:一种是依据症状,哮喘急性发作的先兆症状有咳嗽、胸闷、气促等;第二种方法是依据呼气流量峰值(PEF)监测结果,(PEF检查是一种实时哮喘监测的简单而有用的工具,是客观判断哮喘病情最常用的手段,已被广泛用于哮喘的自我管理中)。如果患者的PEF值在近期内下降至正常预计值或个人最佳值的60%~80%或更低,需要警惕近期急性发作的风险。如果不知道正常预计值和个人最佳值,PEF较平常的基础值降低20%以上,也需要特别注意。由于患者对气流受限的感知和症状的敏感性不同,所以最好结合以上2种方法来进行识别和判断。
出现哮喘急性发作先兆,如何自我处理?
治疗哮喘的药物可以分为控制药物和缓解药,缓解药物(又称急救药物),这些药物在有症状时按需使用,通过迅速解除支气管痉挛从而缓解哮喘症状,包括速效吸入和短效口服β2受体激动剂(SABA)、吸入性抗胆碱能药物、短效茶碱和全身性激素等哮喘。急性发作期治疗原则是去除诱因,根据严重程度不同,给予相应治疗,如使用支气管扩张剂、合理氧疗、适时足量全身使用糖皮质激素。
(1)使用SABA(常用药物如沙丁胺醇和特布他林气雾剂、干粉剂和雾化溶液)1~2喷,必要时可每隔4~8h吸入一次,但24h内最多不宜超过8喷;布地奈德/福莫特罗作为缓解用药使用可减少严重急性发作风险,当出现哮喘急性发作先兆症状时,可增加布地奈德/福莫特罗1~2吸缓解症状,每日最大剂量一般不超过6吸。
(2)增加控制药物:当使用缓解药物后仍有症状,PEF不能恢复至正常预计值或个人最佳值,需要增加控制药物,如增加ICS剂量(如吸入用布地奈德混悬液),或增加其他的控制药物,如全身性激素(如泼尼松片)、白三烯拮抗剂(如孟鲁司特片)、长效β2受体激动剂(如沙美特罗和福莫特罗气雾剂、干粉剂)、缓释茶碱(如氨茶碱缓释片)。
(3)加用口服激素和就医:当采用以上措施后症状仍继续重时,可加用口服激素,,并及时到医疗机构就医。
出现轻中度哮喘发作,如何自我处理?
哮喘急性发作后,首要处置应为脱离过敏原、避免诱发及危险因素的接触和暴露、呼吸困难的患者给予氧疗。家庭与社区处理是急性发作治疗的首要环节,轻度和部分中度急性发作的哮喘患者可以在家庭中进行自我处理。
(1)SABA是缓解哮喘症状最有效的药物,患者可以根据病情轻重每次使用2~4喷,一般间隔3h重复使用,直到症状缓解。在使用SABA时应该同时增加控制药物(如ICS)的剂量,增加的ICS剂量至少是基础使用剂量的两倍,最高剂量可用到每日2000 μg二丙酸倍氯米松或等效剂量的其他ICS治疗。如果控制药物使用的是布地奈德‐福莫特罗联合制剂,则可以直接增加吸入布地奈德‐福莫特罗1~2 吸,但该药物每天不要超过8吸。
(2)口服激素的使用:若初始治疗和增加控制治疗2~3 d后患者症状未完全缓解;或者症状迅速加重,PEF或FEV1占预计值%<60%;或者患者既往有突发严重哮喘急性发作史,应口服激素治疗,建议给予泼尼松0.5~1.0 mg/kg 或等效剂量的其他口服激素治疗5~7 d。
(3)后续处理:初始治疗 1~2d 自我评估治疗反应不佳,如哮喘症状使日常活动受限或PEF下降>20%达2d以上,应及时到医院就诊,在医师指导下调整治疗。
经过自我处理后,即使症状缓解的患者也建议到医院就诊,评估哮喘控制状况和查寻发作原因,调整控制药物的使用,预防以后的哮喘发作。
参考文献
1 中华医学会呼吸病学分会哮喘学组.支气管哮喘防治指南(2020年版).中华结核和呼吸杂志,2020, 43(12):1023-1048.
2 中华医学会呼吸病学分会哮喘学组,中国哮喘联盟.支气管哮喘急性发作评估及处理中国专家共识.中华内科杂志, 2018,57(1) : 4-14.,
3 中华医学会呼吸病学分会哮喘学组.支气管哮喘患者自我管理中国专家共识.中华结核和呼吸杂志,2018,41(3): 171-178.
4 中华医学会,中华医学会临床药学分会,中华医学会杂志社,中华医学会全科医学分会,中华医学会,《中华全科医师杂志》编辑委员会,基层医疗卫生机构合理用药指南编写专家组.支气管哮喘基层合理用药指南.中华全科医师杂志,2020,19(7): 572-581.
撰稿:李莉霞
责编:田怀平
审校:卜书红